Лихоманка Західного Нілу: коли літо стає смертельно небезпечним
Торік у серпні до інфекційного відділення Одеської обласної лікарні поступив 52-річний фермер Володимир із діагнозом “менінгіт невідомої етіології”. Чоловік працював на заболочених полях, а напередодні захворювання скаржився на численні комарині укуси. Лише через кілька днів аналізи показали справжню причину хвороби — вірус Західного Нілу. Лікарі змогли врятувати пацієнта, але місяці реабілітації залишили незгладимий слід у житті сім’ї.
Таких історій в Україні стає щороку більше. Медики б’ють на сполох: те, що раніше здавалося далекою африканською проблемою, тепер стукає у двері українських домівок. Питання медицини та профілактики набувають особливої гостроти в контексті зміни клімату.
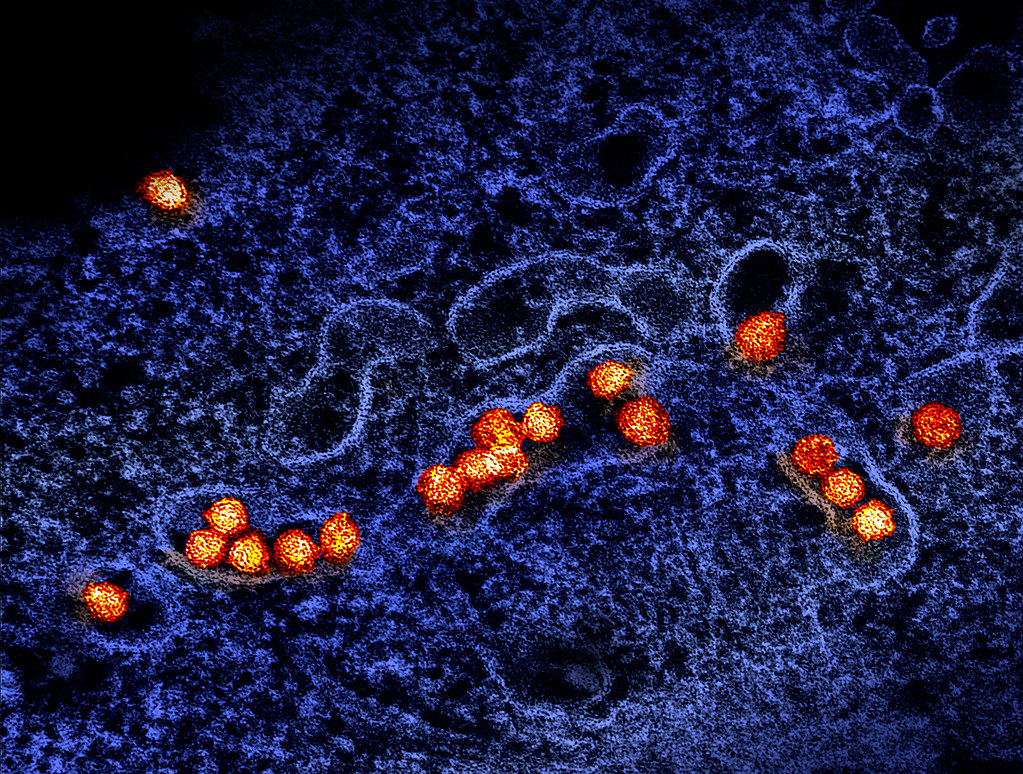
Невидимий вбивця розміром 50 нанометрів
Вірус Західного Нілу належить до родини флававірусів — тих самих, що викликають жовту гарячку, денге та японський енцефаліт. Це РНК-вмісний патоген, оточений ліпідною оболонкою з характерними поверхневими білками. Розмір вірусної частинки становить приблизно 50 нанометрів — у 2000 разів менше товщини людської волосини.
Перші згадки про цього збудника датуються 1937 роком, коли британський дослідник Кеннет Смітбурн виділив невідомий вірус із крові 37-річної жінки з округу Вест-Найл в Уганді. Назва так і прижилася — “вірус Західного Нілу”, хоча з часом виявилося, що його географія значно ширша за африканський континент.
Упродовж десятиліть цей патоген залишався регіональною проблемою тропічних країн. Спорадичні спалахи фіксувалися в Єгипті, Алжирі, Ізраїлі, але рідко виходили за межі локальних осередків. Все змінилося наприкінці XX століття, коли вірус почав справжню світову експансію.
У 1996-1997 роках Румунію охопила безпрецедентна епідемія лихоманки Західного Нілу. Захворіли понад 5000 людей, померли 352. Європейські епідеміологи зрозуміли: з цим вірусом не все так просто. Але справжнім шоком став 1999 рік, коли патоген з’явився в Нью-Йорку.
Спочатку в місті почали масово гинути ворони. Потім до лікарень стали поступати люди з симптомами важкого енцефаліту. Американські служби на початку навіть підозрювали біотерористичну атаку, але правда виявилася ще лякаючішою — через Атлантичний океан “переплив” африканський вірус.
Як працює природна “машина смерті”
Життєвий цикл вірусу Західного Нілу — це складна екосистема, де кожен учасник відіграє свою роль у смертельній симфонії. Головні “актори” цієї драми — птахи, комари та, на жаль, люди.
Природний резервуар інфекції — це близько 17 видів птахів, переважно з родини воронових. Ворони, граки, сороки, галки — усі вони можуть бути носіями вірусу. В організмі птаха патоген розмножується до величезних концентрацій, циркулюючи в крові до двох тижнів. Саме тому загиблі ворони часто стають першим тривожним сигналом наближення епідемії.
Комари роду Culex відіграють роль живих шприців, переносячи вірус від птахів до людей. Самка комара, кусаючи інфіковану пташку, всмоктує мільйони вірусних частинок. У її організмі розпочинається десятиденна “інкубація”, під час якої патоген мігрує від кишечника до слинних залоз. Температура повітря відіграє критичну роль: при 25-30°C цей процес прискорюється, при нижчих температурах — сповільнюється або взагалі припиняється.
Заражений комар залишається небезпечним до кінця життя. Більше того, самки можуть передавати вірус своїм нащадкам — явище, яке науковці називають трансоваріальною передачею. Це означає, що навіть молоді комарі, які ніколи не кусали інфікованих птахів, можуть нести смерть.
Сучасні виклики епідеміології пов’язані з тим, що вчені виявили понад 40 видів комарів-переносників. Кожен вид має свої особливості: одні активні вдень, інші — вночі; деякі полюбляють міські парки, інші — заболочені місця. Ця різноманітність робить боротьбу з переносниками надзвичайно складним завданням.
Коли вірус зустрічає людину
Людина в екосистемі вірусу Західного Нілу — це випадкова жертва. На відміну від птахів, в організмі людини патоген не досягає високих концентрацій, тому ми не можемо бути джерелом зараження для комарів. Це одночасно добре (хвороба не передається від людини до людини) і погано (організм не готовий до такого “гостя”).
Коли заражений комар кусає людину, вірус потрапляє в кров’яне русло через слину комахи. Наша імунна система намагається дати відсіч, але успіх залежить від багатьох факторів: віку, загального стану здоров’я, генетичних особливостей, кількості вірусних частинок.
У восьми з десяти випадків організм справляється з інфекцією безсимптомно. Людина навіть не здогадується, що перехворіла на потенційно смертельну хворобу. Формується стійкий імунітет, який захищає від повторних заражень.
Але у кожного п’ятого розвивається класична лихоманочна форма. Інкубаційний період триває від 2 до 15 днів — за цей час вірус встигає розповсюдитися організмом і спровокувати потужну імунну відповідь.
Захворювання починається раптово, немов грім серед ясного неба. Температура стрибає до 39-40°C, з’являється нестерпний головний біль, який пацієнти описують як “розколювання черепа”. М’язи та суглоби болять так, ніби людину “переїхав трактор”. Часто додається нудота, блювання, діарея.
У третини хворих на шкірі тулуба та кінцівок з’являється характерна плямисто-папульозна висипка — ніби тіло намагається “вигнати” вірус через шкіру. Висипка не свербить, але виглядає досить специфічно, що допомагає лікарям у діагностиці.
Коли вірус атакує мозок
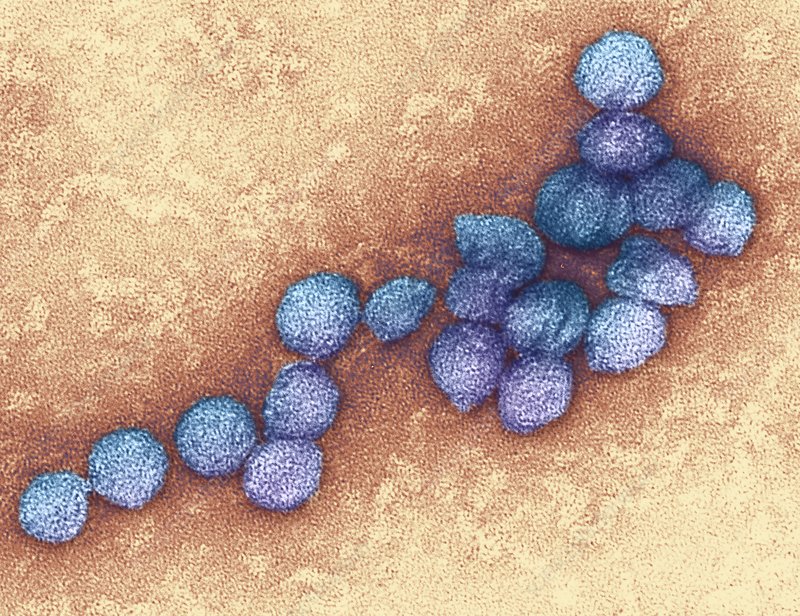
Найстрашніші — це нейроінвазивні форми лихоманки Західного Нілу. Вони розвиваються менш ніж в одному відсотку випадків, але саме вони відповідають за більшість смертей та інвалідності.
Менінгіт Західного Нілу — найчастіша нейроінвазивна форма. Вірус долає гематоенцефалічний бар’єр та викликає запалення м’якої мозкової оболонки. Пацієнт скаржиться на нестерпний головний біль, який посилюється від світла та звуків. З’являється ригідність потиличних м’язів — хворий не може притиснути підборіддя до грудей. Температура досягає критичних позначок, можливі судоми.
Енцефаліт — запалення речовини головного мозку. Це найтяжча форма з летальністю до 15%. Крім менінгеальних симптомів, розвиваються порушення свідомості: від легкої сплутаності до глибокої коми. Можуть виникати галюцинації, марення, дезорієнтація в часі та просторі. Частими є парези та паралічі, порушення мови, координації рухів.
Гострий в’ялий параліч — найрідкісніша, але найзагрозливіша форма. Вірус вражає спинний мозок, викликаючи симптоми, схожі на поліомієліт. Людина раптово втрачає здатність рухати кінцівками. Параліч розвивається асиметрично, часто вражає лише одну руку чи ногу. На відміну від інших форм, чутливість при цьому зберігається.
Неврологічні ускладнення можуть мати довготривалі наслідки. Навіть після одужання пацієнти місяцями, а то й роками скаржаться на слабкість, порушення пам’ті, депресію. Деякі зміни залишаються назавжди.
Діагностичний детектив
Поставити діагноз “лихоманка Західного Нілу” — справжній детективний квест для лікаря. Симптоми схожі на десятки інших інфекцій: від звичайного грипу до менінгококового менінгіту.
Ключовий момент — правильно зібраний анамнез. Лікар повинен з’ясувати: чи перебував пацієнт на природі в літньо-осінній період? Чи були комарині укуси? Чи контактував із птахами? Чи подорожував до ендемічних регіонів?
Лабораторна діагностика базується на виявленні специфічних антитіл. Найінформативніші — це IgM антитіла, які з’являються на 3-8 день хвороби та зберігаються до трьох місяців. Їхня наявність свідчить про гостру інфекцію.
Для підтвердження діагнозу використовують ПЛР-аналіз, який виявляє РНК вірусу в крові або спинномозковій рідині. Але цей метод ефективний лише в перші дні хвороби, коли концентрація вірусу максимальна.
У складних випадках проводять серологічні тести на перехресні реакції з іншими флававірусами. Це допомагає виключити денге, жовту гарячку, японський енцефаліт та інші споріднені інфекції.
Лікування: боротьба без специфічної зброї
Найболючіша правда про лихоманку Західного Нілу — специфічного лікування не існує. Немає таблетки, яка б знищила вірус, немає вакцини для запобігання зараженню. Медицина може лише підтримувати організм у боротьбі з інфекцією.
При легких формах лікування проводиться амбулаторно. Основа терапії — це постільний режим, рясне пиття для запобігання зневодненню, симптоматичні препарати для зниження температури та полегшення болю. Важливо уникати аспірину, який може спровокувати синдром Рея — рідкісне, але небезпечне ускладнення.
Пацієнти з нейроінвазивними формами потребують госпіталізації до відділення інтенсивної терапії. Сучасна інтенсивна терапія включає підтримання життєво важливих функцій, боротьбу з набряком мозку, корекцію водно-електролітного балансу.
При менінгіті та енцефаліті призначають потужні знеболювальні засоби, протисудомні препарати, засоби для зниження внутрішньочерепного тиску. Іноді доводиться вводити пацієнта в медикаментозну кому, щоб зменшити навантаження на уражений мозок.
Перспективним напрямком є імунотерапія — введення готових антитіл проти вірусу Західного Нілу. В експериментальних дослідженнях показана ефективність препаратів інтерферону, рібавірину, деяких інших противірусних засобів. Але поки що ці методи не пройшли повний цикл клінічних випробувань.
Профілактика: єдиний надійний захист
Оскільки специфічного лікування немає, профілактика стає головною зброєю проти лихоманки Західного Нілу. Стратегія боротьби повинна бути комплексною, спрямованою на всі ланки епідеміологічного ланцюга.
Популяційні заходи включають моніторинг циркуляції вірусу серед птахів, контроль чисельності комарів-переносників, санітарно-просвітницьку роботу з населенням. Особливу увагу приділяють осушенню боліт, очищенню водойм, знищенню місць розмноження комарів у міських умовах.
Індивідуальний захист — це перша лінія оборони для кожної людини. Репеленти на основі ДЕТА, перметрину або піретроїдів ефективно відлякують комарів. Концентрація ДЕТА 20-30% забезпечує захист на 4-6 годин.
Одяг відіграє важливу роль. Світлі кольори менше приваблюють комарів. Довгі рукави та штанини механічно перешкоджають укусам. Тканини з щільним плетінням краще захищають, ніж тонкі матеріали.
Противомоскітні сітки на вікнах та дверях створюють бар’єр між комарами та людьми всередині приміщень. Кондиціонери та вентилятори ускладнюють комарам політ та посадку на шкіру.
Планування активності з урахуванням біології переносників може значно знизити ризик. Комари роду Culex найактивніші о світанку та заході сонця. Саме в ці години варто особливо обережно поводитися на природі.
Боротьба з комарами: складнощі та перспективи
Контроль чисельності комарів-переносників — це окрема наукова дисципліна з власними виходами та проблемами. Ефективна боротьба з переносниками хвороб вимагає комплексного підходу.
Ларвіциди — препарати для знищення личинок комарів у водоймах. Сучасні біологічні ларвіциди на основі бактерій Bacillus thuringiensis israelensis безпечні для людей та корисних комах, але ефективно знищують личинки комарів.
Адультициди застосовують для знищення дорослих комарів. Обприскування може проводитися з землі або з повітря. Але ця тактика має серйозні обмеження: комари швидко виробляють резистентність до інсектицидів.
Біологічні методи включають розведення природних ворогів комарів — риб, жаб, кажанів, комах-хижаків. Цей підхід екологічно чистий, але ефект розвивається повільно.
Генетичні технології — найперспективніший напрямок. Вчені створюють генетично модифікованих комарів-самців, потомство яких нежиттєздатне. Випуск таких комарів у природу призводить до скорочення популяції переносників.
Групи особливого ризику
Хоча заразитися може будь-хто, деякі категорії людей мають підвищений ризик важкого перебігу лихоманки Західного Нілу.
Люди похилого віку (старше 65 років) хворіють важче через вікові особливості імунної системи. У них частіше розвиваються нейроінвазивні форми, вища летальність.
Особи з імунодефіцитами — хворі на ВІЛ/СНІД, пацієнти після трансплантації органів, онкологічні хворі на хіміотерапії. Їхній організм не може дати адекватну відповідь на вірусну агресію.
Хворі на хронічні захворювання — діабет, серцево-судинні хвороби, ниркову недостатність. Супутня патологія ускладнює перебіг інфекції та збільшує ризик ускладнень.
Працівники “групи ризику” — ветеринари, орнітологи, працівники ферм, лісники, мисливці. Їхня професійна діяльність пов’язана з частими контактами з потенційними резервуарами інфекції.
Особливості захисту вразливих груп населення потребують індивідуального підходу та посиленого медичного нагляду.
Ситуація в Україні: тривожні тенденції
В Україні лихоманка Західного Нілу вперше була лабораторно підтверджена в 2004 році в Одеській області. З тих пір захворювання реєструється щорічно, переважно в південних та південно-східних регіонах.
Найактивніші природні вогнища знаходяться в дельті Дунаю, плавнях Дніпра, заболочених районах Азовського узбережжя. Ці території створюють ідеальні умови для розмноження комарів-переносників та зимівлі перелітних птахів.
Офіційна статистика фіксує 20-50 лабораторно підтверджених випадків на рік, але експерти вважають, що реальна цифра значно вища. Багато легких форм залишаються недіагностованими, а симптоматична схожість з іншими інфекціями ускладнює облік.
Тривожною тенденцією є поступове поширення вірусу на північ. Якщо раніше випадки реєстрували лише в причорноморських областях, то нині їх фіксують у Київській, Полтавській, Харківській областях.
Кліматичні зміни сприяють розширенню ареалу комарів-переносників. Теплі зими дозволяють більшій кількості комах пережити несприятливий період. Довгі жаркі літа подовжують сезон активності переносників.
Діагностичні можливості в Україні
Лабораторна діагностика лихоманки Західного Нілу в Україні проводиться в Центрі громадського здоров’я МОЗ України та його регіональних підрозділах. Використовуються сучасні методи: імуноферментний аналіз для виявлення специфічних антитіл та ПЛР для детекції вірусної РНК.
Основна проблема — недостатня настороженість лікарів первинної ланки. Багато медиків, особливо в північних регіонах, рідко думають про лихоманку Західного Нілу при диференційній діагностиці лихоманочних станів.
Покращення ситуації вимагає постійного навчання медичних кадрів, створення чітких алгоритмів діагностики, забезпечення доступності лабораторних досліджень на всій території країни.
Наукові дослідження та перспективи
Розробка вакцини проти лихоманки Західного Нілу — одне з найактуальніших завдань сучасної вірусології. В стадії клінічних випробувань знаходяться кілька кандидатних препаратів: живі атенуйовані вакцини, інактивовані вакцини, рекомбінантні вакцини на основі поверхневих білків вірусу.
Перспективним напрямком є створення ДНК-вакцин — плазмід, які кодують антигени вірусу Західного Нілу. Такі препарати простіші у виготовленні та зберіганні, можуть забезпечувати тривалий імунітет.
Паралельно ведуться роботи зі створення специфічних противірусних препаратів. Досліджуються інгібітори вірусної полімерази, блокатори проникнення вірусу в клітину, модулятори імунної відповіді.
Глобальний контекст: міжнародна співпраця
Лихоманка Західного Нілу — це глобальна проблема, яка не знає кордонів. Міграції птахів, зміни клімату, міжнародні перевезення сприяють поширенню вірусу на нові території.
Ефективна боротьба можлива лише за умови міжнародної співпраці. Всесвітня організація охорони здоров’я координує зусилля різних країн, сприяє обміну інформацією, розробляє єдині стандарти діагностики та лікування.
Україна бере активну участь у міжнародних програмах моніторингу. Наші дані про циркуляцію вірусу передаються до європейських центрів контролю захворювань, використовуються для створення епідеміологічних прогнозів.
Економічний вплив захворювання
Лихоманка Західного Нілу має значний економічний вплив на суспільство. Прямі медичні витрати включають вартість діагностики, госпіталізації, лікування, реабілітації пацієнтів. Непрямі втрати пов’язані з тимчасовою або стійкою втратою працездатності.
Економічні аспекти охорони здоров’я показують, що інвестиції в профілактику набагато ефективніші за витрати на лікування. Програми боротьби з комарами, санітарно-просвітницька робота, розробка вакцин окупаються за рахунок зменшення кількості хворих.
Особливо відчутні економічні наслідки в туристичній галузі. Спалахи лихоманки Західного Нілу можуть негативно впливати на туристичні потоки, особливо в курортних регіонах.
Майбутнє: виклики та можливості
Найближчі десятиліття принесуть нові виклики в боротьбі з лихоманкою Західного Нілу. Глобальне потепління розширює ареал поширення комарів-переносників. Урбанізація створює нові екологічні ніші для розмноження комах. Зростання міжнародних подорожей прискорює поширення патогена.
Водночас розвиток науки і технологій відкриває нові можливості. Генетичні методи боротьби з комарами, таргетна противірусна терапія, персоналізовані вакцини — все це може кардинально змінити підходи до профілактики та лікування.
Штучний інтелект допоможе прогнозувати спалахи захворювання, оптимізувати розподіл ресурсів, покращити діагностику. Супутникові технології дозволять відстежувати міграції птахів та прогнозувати появу нових осередків інфекції.
Висновки: жити з невидимою загрозою
Лихоманка Західного Нілу — це реальність нашого часу, з якою доведеться жити ще довго. Повністю ліквідувати цю інфекцію неможливо, як неможливо зупинити міграції птахів або знищити всіх комарів.
Але це не означає, що ми безсилі. Розуміння природи захворювання, дотримання профілактичних заходів, своєчасне звернення за медичною допомогою — все це дозволяє мінімізувати ризики.
Головне — не панікувати, а бути обізнаним. Знати, коли і де найбільша вірогідність зараження. Уміти захистити себе та близьких. Розпізнавати тривожні симптоми та вчасно звертатися до лікаря.
Лихоманка Західного Нілу — це нагадування про те, наскільки тісно пов’язані всі живі істоти на нашій планеті. Птахи, комари, люди — ми всі частини однієї екосистеми. І лише розуміючи ці зв’язки, ми можемо ефективно захищати своє здоров’я.
Літо залишається прекрасною порою року. Не варто відмовлятися від відпочинку на природі через страх перед комариними укусами. Просто будьте обережні, дотримуйтесь правил профілактики — і тоді навіть невидимий ворог розміром 50 нанометрів не зможе зіпсувати вам відпочинок.